Microworkshop causaliteit voor geëngageerde gezondheidswetenschappers en dwalende wetenschapsjournalisten.
Kan een onderzoek naar het effect van een vaccin dat (zeg maar hypothetisch) juist een grotere kans op sterfte ongeacht doodsoorzaak geeft, door het niet corrigeren voor het “healthy vaccinnee effect” de schijn wekken dat het tegen sterfte ongeacht doodsoorzaak beschermt?
De RIVM onderzoekers verbaasden zich al over een 50% risicoreductie bij een uitkomst waar het vaccin niet eens voor ontworpen was en weten dat resultaat zelf ook aan het bovengenoemde effect. Zie het knipsel uit de studie. In veel RIVM en CBS communicatie en in de krant werd dit gegeven echter genegeerd, maar het is cruciaal.
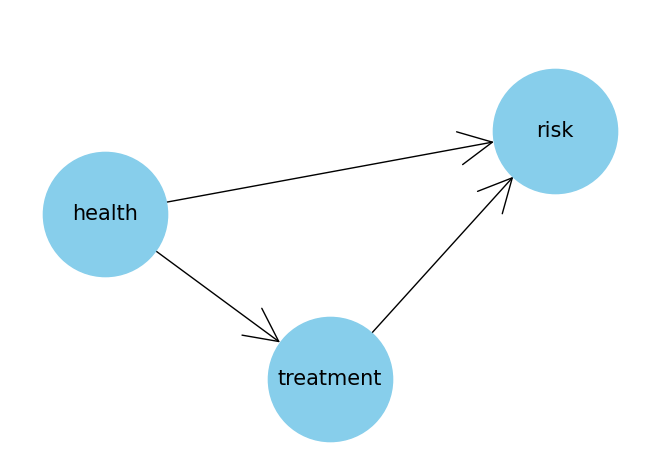
Het “healthy vaccinee effect” betekent dat mensen met een gezonde levensstijl sneller een vaccin nemen en dat mensen met een korte levensverwachting of een ongezonde levensstijl een vaccin sneller zullen laten staan of niet eens halen. In het diagram staat hoe “health” de keuze of de gelegenheid voor de “treatment” beïnvloedt.
Als je niet voor deze “health” factor corrigeert, weet je ook niet in hoeverre deze factor het waargenomen effect van de “treatment”, hier vaccinatie, beïnvloedt. En dat kan tot onjuiste overwaardering van het “treatment” effect leiden, zoals de RIVM onderzoekers in de studie ook vaststellen, of – en dat is thans niet uit te sluiten – zelfs tot een volstrekt omgekeerde interpretatie.
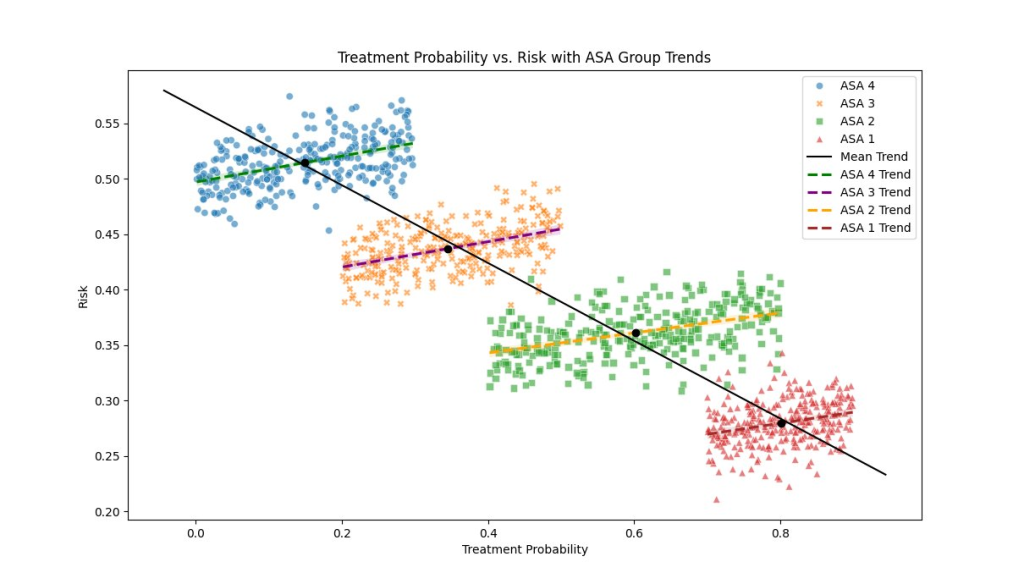
In de grafiek van een simulatie heb ik gezondheidsstatus verdeeld over vier groepen, analoog aan de ASA classificatie van anesthesisten. Andere classificaties zijn natuurlijk mogelijk, maar het gaat even om het idee.
De schaal varieert in dit voorbeeld met ASA 1 t/m ASA 4 van gezonde mensen tot mensen met een slechte gezondheid en een korte levensverwachting. Op de x-as staat de kans op het nemen van een vaccin, op de y-as het risico (op b.v. sterfte).
In geaggregeerde vorm, dus als je bovengenoemde classificaties weglaat, zie je een neerwaartse trend en een associatie van vaccinatie met een verlaging van het risico. Maar dat beeld kan evengoed ontstaan – zie ook het RIVM knipsel – door het geaggregeerde risicoprofiel en de geaggregeerde vaccinatiebereidheid. Het is echter niet uitgesloten dat als je wel corrigeert voor gezondheidsstatus en het bijbehorende “healthy vaccinee effect”, je in de gedifferentieerde groepen ziet dat vaccinatie juist met een hogere kans op sterfte is geassocieerd. Dat hoeft niet, maar als het wel zo is, zie je dat in de methodiek met geaggregeerde data voor wat betreft de gezondheidsstatus, de methodiek die het RIVM heeft toegepast, niet terug.
Met conclusie: Als je niet corrigeert voor het z.g. “healthy vaccinnee effect” weet je ook niet of je per ongeluk camoufleert voor een averechts effect dat alleen zichtbaar wordt als je dat wel doet.
De overhaaste en ambitieuze claims die de PR afdelingen van het CBS en het RIVM hebben rondgestuurd, met name dat de vaccinatie de kans op sterfte ongeacht doodsoorzaak vermindert, heeft geen basis in het RIVM onderzoek en houden dan ook geen stand. Het onderzoek voldoet niet aan de minimale voorwaarden van een causaal onderzoek en dergelijke causale claims zijn dan ook volstrekt ongepast.
Gelet op het bovenstaande is het dus nog steeds niet uitgesloten dat de vaccinatiecampagne een bijdrage zou kunnen hebben geleverd aan de oversterfte.
© @dimgrr (volg hem!)


Volgens mij staat of valt alles met de definitie van “gevaccineerd”. Op z’n minst zou er een 3e categorie moeten zijn met “recent gevaccineerden”, waarbij je dan nog kunt twisten over de vraag na hoeveel weken je als “gevaccineerd” telt. In het VK is daar veel preciezer mee omgegaan (ONS) – ook de periode kort na de volgende prikken kan afwijkend zijn.
Als men het per se bij twee groepen wil houden, zou het interessant zijn wanneer CBS en/of RIVM de data op verschillende manieren zou presenteren: gevaccineerd vs ongevaccineerd en “n of meer weken na vaccinatie” vs “ongevaccineerd OF minder dan n weken geleden gevaccineerd”.